Τι είναι η σοβαρή στένωση της αορτικής βαλβίδας
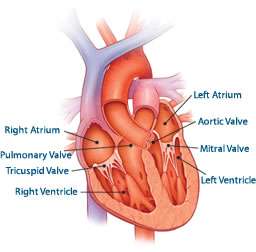
Η αορτική βαλβίδα
είναι ο σχηματισμός που φυσιολογικά επιτρέπει την ομαλή δίοδο του
οξυγονομένου αίματος από την καρδιά στην κυκλοφορία όλου του σώματος
(Εικόνα 1).

Φυσιολογικά η δίοδος αυτή γίνεται
αβίαστα με τη συστολή της καρδιάς, ενώ παράλληλα το κλείσιμο της
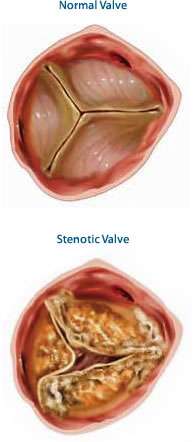
βαλβίδας εμποδίζει τη ροή του αίματος παλίνδρομα προς την καρδιά. Η σοβαρή στένωση της αορτικής βαλβίδας (Εικόνα
2) συμβαίνει όταν, για διάφορους λόγους, η αορτική βαλβίδα δεν μπορεί
να ανοίξει και να κλείσει σωστά. Αυτό έχει σαν συνέπεια την «πάχυνση»
του μυός της καρδιάς για να «σπρώξει» το αίμα στην κυκλοφορία και με την
πάροδο του χρόνου το «αδυνάτισμα» της καρδιάς.
Αιτίες στένωσης αορτικής βαλβίδας
Η σοβαρή στένωση της αορτικής βαλβίδας συσχετίζεται συνήθως με την ηλικία και την εναπόθεση ασβεστίου στη βαλβίδα ή και στο δακτύλιο της, το οποίο με τη σειρά του προκαλεί τελικά τη στένωση (εκφυλιστική στένωση). Άλλες αιτίες
είναι το ιστορικό ρευματικού πυρετού σε μικρή ηλικία, συγγενή ανωμαλία
της βαλβίδας, προηγηθείσα ακτινοβολία στο θώρακα, φάρμακα, σπάνια
μεταβολικά ή αυτοάνοσα νοσήματα, πολύ υψηλές τιμές χοληστερίνης
(κληρονομική υπερχοληστεριναιμία), τελικού σταδίου νεφρική ανεπάρκεια.
Συμπτώματα σοβαρής στένωσης αορτικής βαλβίδας
Τα συμπτώματα της σοβαρής αορτικής
στένωσης συσχετίζονται με την αδυναμία της καρδιάς να τροφοδοτήσει με
αίμα τα στεφανιαία της αγγεία και την κυκλοφορία, ειδικά σε περιπτώσεις
αυξημένων απαιτήσεων όπως π.χ. σε κάποια σωματική προσπάθεια. Αυτά
είναι:
- Πόνος στο στήθος (στηθάγχη)
- Ζάλη, αίσθημα λιποθυμίας ή λιποθυμία
- Δύσπνοια
- Αίσθημα παλμών
- Αδυναμία και κούραση
Συχνότητα στένωσης αορτικής βαλβίδας στον πληθυσμό.
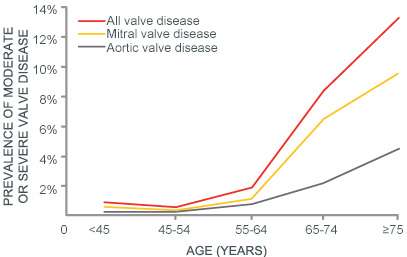
Επιδημιολογικές μελέτες έχουν δείξει
ότι η συχνότητα της αορτικής στένωσης αυξάνει με την ηλικία. Σε ηλικία μεγαλύτερη των 75 ετών, ένας στους οχτώ έχει ενδιάμεσου βαθμού ή σοβαρή αορτική στένωση, ενώ το 4% του πληθυσμού υποφέρει από συμπτώματα λόγω της σοβαρής αορτικής στένωσης (Εικόνα 3). Καθώς μάλιστα το προσδόκιμο επιβίωσης αυξάνει, μεγαλώνει και η συχνότητα της νόσου. Αυτό αποτελεί ένα σημαντικό και διογκούμενο πρόβλημα δημόσιας υγείας.
ότι η συχνότητα της αορτικής στένωσης αυξάνει με την ηλικία. Σε ηλικία μεγαλύτερη των 75 ετών, ένας στους οχτώ έχει ενδιάμεσου βαθμού ή σοβαρή αορτική στένωση, ενώ το 4% του πληθυσμού υποφέρει από συμπτώματα λόγω της σοβαρής αορτικής στένωσης (Εικόνα 3). Καθώς μάλιστα το προσδόκιμο επιβίωσης αυξάνει, μεγαλώνει και η συχνότητα της νόσου. Αυτό αποτελεί ένα σημαντικό και διογκούμενο πρόβλημα δημόσιας υγείας.
Πότε αντιμεπωπίζεται η στένωση της αορτικής βαλβίδας
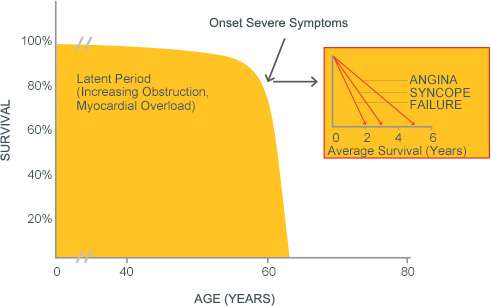
Η στένωση της αορτικής βαλβίδας είναι
προοδευτική νόσος και απειλητική για τη ζωή. Από τη στιγμή που
εμφανίζονται τα συμπτώματα καρδιακής ανεπάρκειας (δύσπνοια), πόνου στο
στήθος στην προσπάθεια (στηθάγχη) ή λιποθυμίας το προσδόκιμο επιβίωσης
μειώνεται δραματικά. Ουσιαστικά με την έναρξη των συμπτωμάτων, και εάν
δεν υπάρξει θεραπεία, ένας στους δύο ασθενείς ζει για δύο χρόνια και
μόνο ένας στους πέντε για πέντε χρόνια (Εικόνα 4).
Τρόποι αντιμετώπισης στένωσης της αορτικής βαλβίδας
Δεν υπάρχει φαρμακευτική θεραπεία η οποία να αναστρέφει ή να επιβραδύνει την εξέλιξη της αορτικής στένωσης. Η χειρουργική αντικατάσταση
αορτικής βαλβίδας είναι σήμερα η θεραπεία εκλογής για την αντιμετώπιση
της συμπτωματικής αορτικής στένωσης. Εντούτοις, αρκετοί ασθενείς, είτε
λόγω ηλικίας είτε λόγω άλλων ιατρικών νοσημάτων, έχουν υψηλό έως και απαγορευτικό κίνδυνο
(συνήθως μεγαλύτερο από 20%) για τη χειρουργική αντιμετώπιση. Αυτοί οι
ασθενείς μπορούν να αντιμετωπιστούν με έναν εναλλακτικό τρόπο: τη διαδερμική τοποθέτηση (αντικατάσταση) της αορτικής βαλβίδας (TAVI ή TAVR).
Τι είναι η διαδερμική τοποθέτηση (αντικατάσταση) της αορτικής βαλβίδας (TAVI ή TAVR)
Είναι η επέμβαση με την οποία η νέα
βιολογική βαλβίδα τοποθετείται στη θέση της παλιάς μέσα από ένα καθετήρα
(σωληνάκι) είτε από τη μηριαία αρτηρία είτε από την υποκλείδιο αρτηρία.
Η βαλβίδα αποτελείται από βιολογικό υλικό (συνήθως από περικάρδιο
αγελάδας), στερεωμένη σε ένα στέντ από ατσάλι. Κατά τη διάρκεια της
εμφύτευσης της βαλβίδας το στέντ εκπτύσσεται στο τοίχωμα μεταξύ της
καρδιάς και της αορτής. Η νέα βαλβίδα, στερεωμένη πάνω στο στέντ,
τοποθετείται πάνω από την παλιά η οποία και συμπιέζεται, επιτρέποντας
την φυσιολογική δίοδο του αίματος από την καρδιά στην υπόλοιπη
κυκλοφορία (Εικόνα 5).

Προετοιμασία & Επέμβαση διαδερμικής θεραπείας της αορτικής στένωσης
Προετοιμασία
Προτού αποφασιστεί εάν είστε κατάλληλος
για τη διαδερμική θεραπεία της αορτικής στένωσης είναι απαραίτητες
κάποιες εξετάσεις οι οποίες πραγματοποιούνται με 24ωρη εισαγωγή και
παραμονή στο νοσοκομείο. Αυτές είναι:
- Ηλεκτροκαρδιογράφημα
- Αιματολογικός έλεγχος
- Υπερηχογράφημα (Triplex) καρδιάς
- Στεφανιογραφία (Απεικόνιση των αρτηριών της καρδιάς)
- Αξονική αγγειογραφία αορτής και περιφερικών αγγείων
Οι εξετάσεις αυτές είναι προαπαιτούμενες
της επέμβασης αρχικά γιατί αξιολογούν το συνολικό κίνδυνο του ασθενούς.
Έπειτα, γιατί δίνουν όλα τα δεδομένα στην ομάδα των Επεμβατικών
Καρδιολόγων-Καρδιοχειρουργών-Αναισθησιολόγων-Αγγειοχειρουργών (Heart
Team) για την ένδειξη της επέμβασης, αλλά και για τον τρόπο τοποθέτησης
της βαλβίδας.
Επέμβαση
Η επέμβαση πραγματοποιείται συνήθως στο
Αιμοδυναμικό Εργαστήριο. Το ειδικό αυτό δωμάτιο είναι εξοπλισμένο με όλα
τα απαραίτητα ακτινολογικά μηχανήματα και υλικά για τη διαδερμική
τοποθέτηση της βαλβίδας η οποία και γίνεται κάτω από άσηπτες συνθήκες. Η
έκθεση σε ακτινοβολία και σκιαγραφικό υλικό είναι μικρότερη από είκοσι
λεπτά της ώρας, ενώ η συνολική διάρκεια της επέμβασης είναι μία με δύο
ώρες.
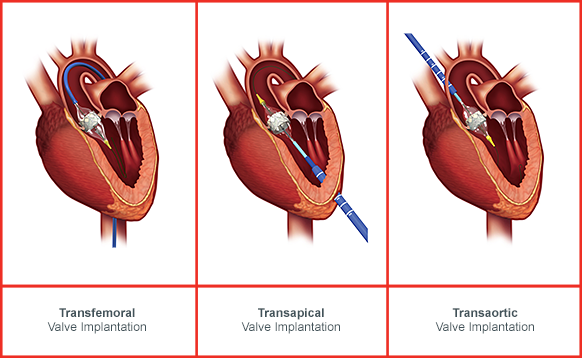
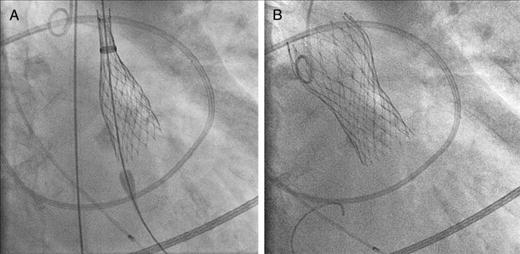
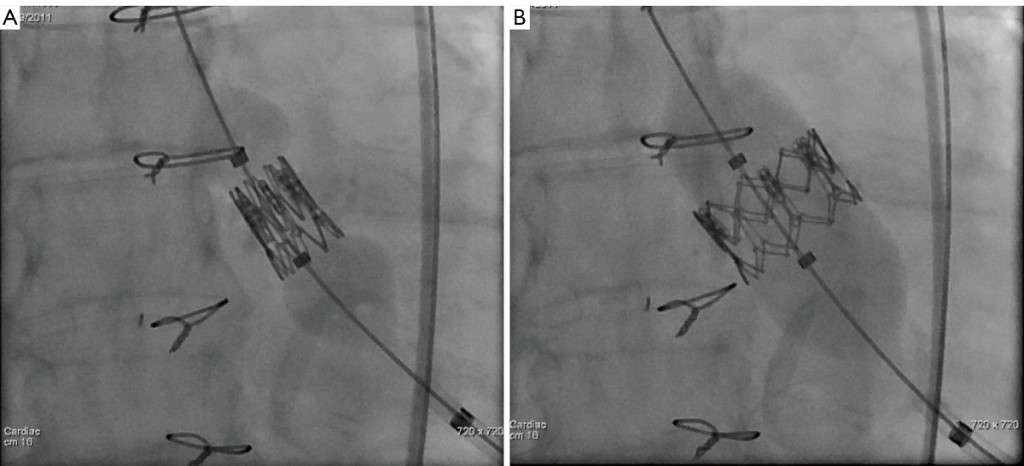
Όταν η προσπέλαση για την τοποθέτηση της βαλβίδας είναι η μηριαία αρτηρία, είστε ξύπνιος ή σε ελαφρά καταστολή (χωρίς γενική νάρκωση). Ο Επεμβατικός Καρδιολόγος παρακεντά τη μηριαία αρτηρία (τοπική νάρκωση στην περιοχή) και εισάγει ένα σωληνάκι σ’ αυτήν. Αρχικά γίνεται διαστολή της παλιάς βαλβίδας με ένα μπαλόνι (βαλβιδοπλαστική) και σε δεύτερη φάση μέσα από ένα μεγαλύτερο σωληνάκι η τοποθέτηση της βαλβίδας κάτω από ακτινοσκόπηση (Εικόνες 6Α και 6Β).
Όταν η προσπέλαση για την τοποθέτηση της βαλβίδας είναι η μηριαία αρτηρία, είστε ξύπνιος ή σε ελαφρά καταστολή (χωρίς γενική νάρκωση). Ο Επεμβατικός Καρδιολόγος παρακεντά τη μηριαία αρτηρία (τοπική νάρκωση στην περιοχή) και εισάγει ένα σωληνάκι σ’ αυτήν. Αρχικά γίνεται διαστολή της παλιάς βαλβίδας με ένα μπαλόνι (βαλβιδοπλαστική) και σε δεύτερη φάση μέσα από ένα μεγαλύτερο σωληνάκι η τοποθέτηση της βαλβίδας κάτω από ακτινοσκόπηση (Εικόνες 6Α και 6Β).
Κατά τη διάρκεια της επέμβασης θα
αισθανθείτε την καρδιά σας να χτυπά πιο γρήγορα σε ορισμένες στιγμές.
Αυτό γίνεται με ένα καλώδιο προσωρινού βηματοδότη που τοποθετείται από
τη μηριαία φλέβα στην καρδιά σας και έχει σκοπό την ελάττωση της πίεσης
και τη μείωση της κίνησης της καρδιάς. Διευκολύνεται έτσι η σωστή
τοποθέτηση της νέας βαλβίδας. Το καλώδιο του προσωρινού βηματοδότη
αφαιρείται συνήθως την επόμενη ημέρα.
Όταν η προσπέλαση για τη τοποθέτηση της βαλβίδας είναι η υποκλείδιος αρτηρία, η ίδια επέμβαση γίνεται κάτω από γενική νάρκωση.
Όταν η προσπέλαση για τη τοποθέτηση της βαλβίδας είναι η υποκλείδιος αρτηρία, η ίδια επέμβαση γίνεται κάτω από γενική νάρκωση.
Κίνδυνοι & Ανάρρωση διαδερμικής τοποθέτησης (αντικατάσταση) της αορτικής βαλβίδας
Κίνδυνοι
Είναι σημαντικό να θυμάστε ότι η διαδερμική τοποθέτηση (αντικατάσταση) της αορτικής βαλβίδας έχει
σαφώς μικρότερους κινδύνους από την κλασική χειρουργική αντιμετώπιση της αορτικής στένωσης.
Για το λόγο αυτό, άλλωστε, είναι και η θεραπεία εκλογής σε ασθενείς με υψηλό χειρουργικό κίνδυνο. Καθώς μάλιστα η τεχνική βελτιώνεται, πιθανότατα στο μέλλον θα έχει και την ένδειξη σε ασθενείς με χαμηλότερο κίνδυνο. Υπάρχουν όμως και κάποιοι κίνδυνοι κατά τη διάρκεια της επέμβασης, άλλοι περισσότερο κι άλλοι λιγότερο σοβαροί. Με βάση τα μέχρι στιγμής δεδομένα μελετών (2014),
η μέγιστη συχνότητα των πιο συχνών σοβαρών κίνδυνων τον πρώτο μήνα είναι:
σαφώς μικρότερους κινδύνους από την κλασική χειρουργική αντιμετώπιση της αορτικής στένωσης.
Για το λόγο αυτό, άλλωστε, είναι και η θεραπεία εκλογής σε ασθενείς με υψηλό χειρουργικό κίνδυνο. Καθώς μάλιστα η τεχνική βελτιώνεται, πιθανότατα στο μέλλον θα έχει και την ένδειξη σε ασθενείς με χαμηλότερο κίνδυνο. Υπάρχουν όμως και κάποιοι κίνδυνοι κατά τη διάρκεια της επέμβασης, άλλοι περισσότερο κι άλλοι λιγότερο σοβαροί. Με βάση τα μέχρι στιγμής δεδομένα μελετών (2014),
η μέγιστη συχνότητα των πιο συχνών σοβαρών κίνδυνων τον πρώτο μήνα είναι:
- Σοβαρή αγγειακή επιπλοκή (8%)
- Αλλεργική αντίδραση (Σπάνια)
- Λοίμωξη (Σπάνια)
- Περικαρδιακή συλλογή (1,5%)
- Αιμορραγία ή μετάγγιση αίματος (28%)
- Τοποθέτηση μόνιμου βηματοδότη (20%)
- Οξεία νεφρική ανεπάρκεια (6%)
- Επείγουσα χειρουργική αντιμετώπιση (6%)
- Αγγειακό εγκεφαλικό επεισόδιο (3%)
- Έμφραγμα μυοκαρδίου (2%)
- Κολπική μαρμαρυγή (12%)
- Καρδιογενές shock (2%)
- Θάνατος(3%)
Ανάρρωση
Μετά την επέμβαση θα παραμείνετε στο
νοσοκομείο για λίγες ημέρες. Η αρχική παραμονή είναι στη Μονάδα Εντατική
Θεραπείας για 24 ώρες για καλύτερη παρακολούθηση. Η συνολική διάρκεια
παραμονής θα εξαρτηθεί από το βαθμό ανάρρωσης (συνήθως 3-8 ημέρες). Η
φαρμακευτική θεραπεία περιλαμβάνει και φάρμακα που «αραιώνουν» το αίμα,
όπως ασπιρίνη και κλοπιδογρέλη. Κατά τη διάρκεια της νοσηλείας σας θα
υποβληθείτε και σε επιπλέον αιματολογικές εξετάσεις, ακτινογραφία
θώρακος, ηλεκτροκαρδιογράφημα και υπερηχογράφημα καρδιάς.
Στις επόμενες 4-6 εβδομάδες θα πρέπει να επενέλθετε για ένα νέο υπερηχογράφημα καρδιάς και εάν όλα είναι καλά θα έχετε μια παρακολούθηση κάθε 6-12 μήνες.
Στις επόμενες 4-6 εβδομάδες θα πρέπει να επενέλθετε για ένα νέο υπερηχογράφημα καρδιάς και εάν όλα είναι καλά θα έχετε μια παρακολούθηση κάθε 6-12 μήνες.
Τι θα κερδίσω από την επέμβαση;
Η θεραπεία σας με την τοποθέτηση της
νέας βαλβίδας θα σας περιορίσει άμεσα τα συμπτώματα στο βαθμό που
οφειλόταν στην αορτική στένωση. Θα σας αποκαταστήσει τη φυσιολογική
λειτουργία της βαλβίδας και θα βελτιώσει τη συνολική λειτουργία του
καρδιακού σας μυ. Αυτό, δυνητικά, θα βελτιώσει την ποιότητα της ζωής σας
και το προσδόκιμο της επιβίωσής σας.



















